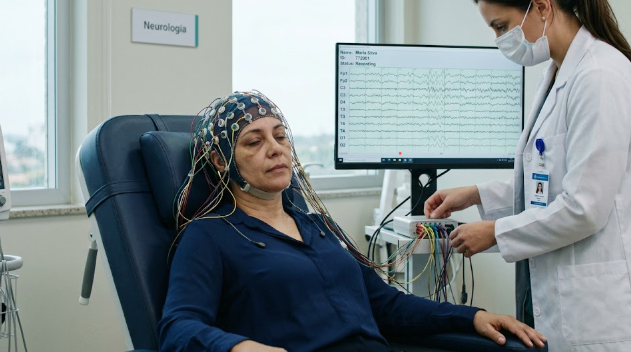
Já atendi muitos adultos que chegaram ao consultório preocupados ao sentir tonturas inesperadas, episódios de desmaio ou até períodos de confusão mental inexplicável. Quando ouço essas queixas, um dos exames que considero solicitar é o eletroencefalograma, conhecido como EEG. Apesar de existirem muitas dúvidas e mitos em torno desse método, percebo o quanto ele pode contribuir para desvendar o que está acontecendo no cérebro do paciente.
Ao longo deste artigo, vou explicar, com base na minha própria experiência clínica e nos conhecimentos científicos atuais, tudo aquilo que você precisa saber sobre quando, como e por que o EEG pode ser útil nesses contextos. Vamos entender para que serve, quais são os tipos indicados, como é realizado, quais são suas limitações e qual o papel do neurologista em todo esse processo.
O que é o eletroencefalograma e como ele funciona?
Minha primeira tarefa, sempre que indico um EEG, é ajudar o paciente a entender que esse é um exame seguro, indolor e não invasivo. O eletroencefalograma registra, em tempo real, a atividade elétrica do cérebro. Isso é feito através de pequenos sensores chamados eletrodos, fixados no couro cabeludo, que captam sinais elétricos gerados pela comunicação entre os neurônios.
Esses sinais são amplificados e transformados em gráficos que mostram oscilações nos padrões cerebrais. O médico neurologista interpreta esses gráficos, avaliando ritmos, frequência das ondas e possíveis alterações relacionadas a doenças neurológicas.
Na prática, o EEG funciona como uma espécie de “gravador” do funcionamento cerebral. Ele não interfere de forma alguma no corpo, apenas capta o que já está acontecendo dentro da cabeça do paciente.
O EEG revela o que está por trás de sintomas enigmáticos.
Principais indicações: o que motiva a solicitação do EEG em adultos?
A solicitação do eletroencefalograma, na minha experiência, costuma acontecer diante de alguns sinais e sintomas. Não solicito esse exame de forma indiscriminada, pois ele tem indicações específicas, guiadas pelas evidências científicas. Entre as possíveis motivações, destaco:
- Tonturas recorrentes: Quando não há explicação cardiológica ou otorrinolaringológica para episódios de vertigem, desequilíbrio ou sensação de cabeça leve, o EEG pode ajudar a investigar causas neurológicas.
- Desmaios (síncopes sem causa definida): Se os exames do coração são normais e o paciente segue desmaiando, o olhar se volta para possíveis disfunções cerebrais. O EEG pode apontar alterações que sugerem crises convulsivas ou outros distúrbios elétricos cerebrais.
- Episódios de confusão mental, alteração de sensório ou amnésia: Especialmente se esses quadros são repetidos e sem explicação clara, o exame pode ser um caminho para entender se há ondas cerebrais anômalas, como crises epilépticas ou encefalopatias.
Outras situações, como investigação de epilepsia, monitoramento de tratamento neurológico ou acompanhamento após trauma craniano, também se beneficiam do EEG. Mas os pilares realmente giram em torno dos sintomas que citei acima dentro do contexto adulto.
Por que o neurologista pede o EEG nessas situações?
Quando penso em indicar o eletroencefalograma, levo em conta uma série de fatores. O principal objetivo é verificar se existe uma disfunção elétrica cerebral que possa explicar os sintomas, principalmente diante de crises de desmaio, perda de consciência ou alterações mentais súbitas.
Se há dúvida, por exemplo, se determinado episódio foi uma crise epiléptica ou “apenas” um desmaio comum, o EEG pode ajudar a diferenciar. Em outros casos, suspeito de encefalopatias (doenças que afetam o funcionamento global do cérebro), de distúrbios do sono com manifestações incomuns, ou até de intoxicações do sistema nervoso.
Nem sempre o EEG trará o diagnóstico pronto, mas ele pode fornecer pistas valiosas para direcionar a investigação, descartando algumas hipóteses ou fortalecendo outras.
Tipos de eletroencefalograma em adultos: qual escolher?
Ao falar de tipos de EEG, vejo que há muitas dúvidas e até confusões. Nem sempre o exame feito em adultos é o mesmo realizado em crianças, por exemplo. Em minha rotina, basicamente, existem algumas modalidades que costumo propor:
- EEG simples ou de rotina: É o mais realizado. Feito com o paciente acordado em repouso, dura de 20 a 30 minutos. Pode envolver técnicas de ativação, como hiperventilação (respirar forte por alguns minutos) ou exposição à luz intermitente.
- EEG com privação de sono: Recomendado quando o exame de rotina não mostra alterações, mas há suspeita clínica persistente. Neste caso, o paciente fica um período sem dormir antes do exame, aumentando a chance de captar anormalidades.
- EEG prolongado: Pode durar várias horas, útil em quadros de difícil elucidação ou para registrar eventos que ocorrem com menor frequência.
- Vídeo-EEG (monitoramento vídeo-eletroencefalográfico): Combina o registro simultâneo das imagens do paciente e dos sinais cerebrais. Focado em suspeitas de crises convulsivas não esclarecidas ou convulsões psicogênicas. Pode levar de horas a dias.
Na prática, costumo iniciar com o EEG rotineiro. Apenas em casos específicos opto pelas outras modalidades, dando preferência à abordagem menos invasiva e mais confortável possível.
Como é o preparo para fazer o EEG?
Muitas vezes, vejo que meus pacientes têm receio por não saberem como se preparar para o eletroencefalograma. Por isso, sempre explico alguns pontos simples que podem facilitar o processo:
- Lavar os cabelos na véspera e no dia do exame, sem uso de cremes ou gel: Isso melhora o contato entre eletrodo e couro cabeludo, garantindo a qualidade do registro.
- Evitar jejum prolongado: Recomendo alimentação leve, pois o jejum pode causar mal-estar durante o exame.
- Tomar as medicações normalmente, salvo orientação do neurologista: Em alguns casos específicos, o médico pode solicitar que não use determinado remédio antes do EEG, mas isso é pouco comum.
- Chegar com antecedência e vestir roupas confortáveis: O exame exige relaxamento. Roupas simples, sem acessórios metálicos, ajudam no momento.
- Se for privação de sono: Seguir rigorosamente a orientação médica sobre o tempo sem dormir.
No dia, oriento que se mantenham tranquilos. O procedimento, como já disse, não dói, não causa choque e não expõe a radiação. O EEG só capta, não interfere.
Tranquilidade é o segredo para um EEG de boa qualidade.
O que esperar durante o exame?
O processo do EEG costuma ser muito mais simples e menos assustador do que se imagina. Normalmente, ele acontece de acordo com estas etapas:
- Recepção e explicação sobre o procedimento. O próprio técnico esclarecerá dúvidas e solicitará a retirada de objetos metálicos da cabeça e pescoço.
- Colocação dos eletrodos com um creme condutor no couro cabeludo, em pontos estratégicos conforme padronização internacional. Os fios se conectam ao aparelho de EEG. Nada de agulhas, nada de picadas: apenas contato superficial!
- Durante o registro, o paciente permanece sentado ou deitado, relaxando, com olhos fechados em alguns momentos, realizando comandos simples como abrir e fechar os olhos, respirar fundo e, se indicado, expor-se a estimulação luminosa (luz piscando).
- O exame termina e a retirada dos eletrodos acontece rapidamente. É possível sentir um pouco de creme no cabelo, mas basta lavar normalmente em casa.
O desconforto é mínimo e, na quase totalidade das vezes, os pacientes vão embora prontos para atividades normais do dia. Não há restrições após o exame comum.
Quando e por que o EEG faz diferença na investigação de tonturas, desmaios e confusão?
Gosto de reforçar que o Eletroencefalograma é uma das principais ferramentas para buscar causas neurológicas de sintomas como tontura, perda de consciência e alteração mental súbita, especialmente quando a origem cardiovascular ou metabólica já foi descartada.
Essas manifestações podem ser resultado de distúrbios temporários da função cerebral, e isso, muitas vezes, não aparece em exames de imagem, como tomografia ou ressonância. É aí que o EEG agrega valor, buscando identificar padrões que podem não ser visíveis a olho nu.
Na minha experiência, vejo três grandes situações em que o EEG tem papel especial:
- Diferenciação entre desmaio e convulsão: Muitas vezes, o paciente desmaia e não há testemunhas do evento. O EEG pode captar alterações elétricas sugestivas de epilepsia, direcionando o tratamento correto.
- Investigação de estados confusionais transitórios: Se a pessoa apresenta lapsos de memória combinados com confusão mental, o exame pode mostrar descargas epileptiformes ou até padrões de encefalopatia metabólica ou tóxica.
- Avaliação após crises: Após um episódio agudo, o EEG feito logo em seguida pode identificar alterações temporárias compatíveis com ataque epiléptico ou outros fenômenos paroxísticos.
Mesmo assim, é importante frisar: o EEG, isoladamente, raramente fecha o diagnóstico por completo. Ele é uma peça no quebra-cabeça do raciocínio clínico.
Situações em que o EEG pode não ser tão útil
Apesar de sua utilidade, o EEG apresenta algumas limitações. Já vivi situações em que, mesmo com sintomas claros, o exame veio “normal”, trazendo angústia ao paciente.
Nem toda alteração cerebral deixa sua marca no EEG.
Estas são as situações em que o EEG costuma ser menos esclarecedor:
- Sintomas episódicos e raros: Se os eventos são muito espaçados, a chance de registrar uma alteração no momento do exame diminui.
- Confusão mental decorrente de causas não neurológicas: Estados infecciosos, metabólicos ou medicamentosos nem sempre alteram o EEG de forma específica.
- Desmaios vagais ou emocionais puros: Nesses casos, o exame geralmente é normal.
Por isso, muitas vezes oriento repetir o exame em outra ocasião, utilizar métodos prolongados ou associá-lo a outros exames complementares.
Quando outros exames são necessários?
O trabalho do neurologista é justamente integrar todas as informações. Se o EEG não traz resposta, mas a suspeita clínica permanece, posso solicitar outros métodos, como:
- Tomografia computadorizada: Para descartar lesões estruturais, hemorragias ou tumores.
- Ressonância magnética: Avalia detalhes anatômicos do cérebro, muito útil em investigações para tumores pequenos, esclerose ou lesões vasculares.
- Exames laboratoriais: Análise de eletrólitos, glicose, função hepática e renal, marcadores infecciosos.
- Eletrocardiograma (ECG) e Holter: Importantes quando a suspeita é cardíaca, principalmente em desmaios.
Nunca olho só para um ponto, nem faço diagnóstico com base em apenas um exame. O contexto do paciente, as histórias contadas na consulta e a investigação completa é que trazem o caminho para o diagnóstico.
Como interpretar o resultado do EEG?
Quando recebo um laudo de EEG, analiso junto à história clínica de cada paciente. Nenhum exame isolado conta toda a história. O laudo descreve se foram vistas atividades elétricas normais, alterações inespecíficas (que não determinam doença específica) ou padrões típicos de certas doenças (como descargas epileptiformes, lentificação difusa, crises durante o exame, entre outros).
O olhar do especialista dá sentido ao resultado do EEG.
Eeg normal não exclui, por si só, a possibilidade de epilepsia ou distúrbio neurológico. Muitos pacientes com crises epilépticas apresentam EEG normal entre as crises. Por isso, o médico pode recomendar outras estratégias, como o EEG durante privação de sono ou monitoramento prolongado.
Cabe ressaltar também que existem alterações no EEG que podem ocorrer em pessoas saudáveis (variantes benignas). Nem toda “anormalidade” é doença, por isso a experiência do neurologista faz diferença.
Como o neurologista faz a comunicação do resultado para o paciente?
Após o laudo, dedico tempo para explicar o que foi encontrado. Faço questão de não entregar um papel apenas, mas traduzir os achados para a vida do paciente. É comum a ansiedade nessa hora, principalmente diante de termos médicos pouco compreensíveis.
Procuro esclarecer:
- Se o exame captou padrões preocupantes;
- Se há necessidade de tratamento ou investigação complementar;
- Se o resultado, mesmo estando normal, faz sentido com os sintomas ou se outra estratégia será necessária.
Essa comunicação transparente fortalece o vínculo e diminui o medo, facilitando um caminho de cuidado conjunto.
EEG é perigoso? Quais são os riscos e limitações?
Na minha prática, nunca vi efeito colateral sério relacionado ao eletroencefalograma. O exame é extremamente seguro. Os riscos, quando existem, são raros e leves, como:
- Ligeira coceira ou vermelhidão no couro cabeludo;
- Pequeno desconforto pelo creme condutor utilizado;
- Em pessoas com epilepsia, luzes piscantes podem desencadear uma crise (por isso, o exame é feito sempre sob supervisão).
Os benefícios superam em muito qualquer possível desconforto temporário. É importante, sempre, informar o responsável pelo exame sobre qualquer histórico de crises com luz, alergias ou outras condições relevantes.
Depois do exame: o que acontece?
Assim que concluo o EEG, aguardo o laudo do especialista no registro das ondas cerebrais, e então marco uma nova consulta. A interpretação correta do eletroencefalograma exige treinamento e conhecimento aprofundado em neurologia.
Vale reforçar: ter em mãos apenas o exame não dispensa o acompanhamento médico. É fundamental discutir os resultados, planejar a melhor estratégia e, se necessário, iniciar ou ajustar tratamentos.
Caso o exame tenha mostrado alterações relevantes, o acompanhamento próximo é indispensável. Isso pode envolver ajuste de medicamentos, outras investigações e orientações específicas para evitar situações de risco, como dirigir ou operar máquinas em determinados quadros.
Dúvidas frequentes sobre o EEG em adultos
Costumo responder muitas perguntas de pacientes e familiares. Selecionei as principais dúvidas reais que surgem no consultório:
- O EEG serve para todos os casos de tontura e desmaio? Não. O exame é indicado quando há suspeita de alteração cerebral. Se a causa é cardíaca, ortostática ou emocional, provavelmente outros exames terão mais valor.
- Posso tomar remédios antes do exame? Depende. Na maioria dos casos, sim, mas é sempre bom conversar com o neurologista para avaliar se há algum medicamento que interfira nas ondas cerebrais e precise ser suspenso momentaneamente.
- Posso comer normalmente? Sim, uma alimentação leve é recomendada. Jejum não é necessário e pode, inclusive, causar mal-estar.
- O EEG causa choque ou dor? Não! Os eletrodos apenas captam sinais, sem emitir nenhum tipo de impulso elétrico. O exame é indolor.
- Há risco de perder cabelo ou machucar o couro cabeludo? Não. Os eletrodos são colocados superficialmente e não causam lesão alguma.
Essas respostas costumam tranquilizar bastante quem vai realizar o exame e ajudam a construir um ambiente de confiança.
Importância do laudo especializado e da experiência do neurologista
Algo que considero indispensável é a leitura detalhada do laudo por um neurologista experiente. Assim como cada pessoa tem um histórico diferente, cada EEG exige análise individualizada, cruzando achados gráficos com os sintomas apresentados. O exame não pode ser interpretado fora do contexto do paciente.
A experiência contribui para distinguir padrões transitórios normais das verdadeiras alterações relevantes, além de evitar diagnósticos errados que poderiam levar a tratamentos desnecessários.
A escuta atenta transforma dados em cuidado real.
Quando trabalho em parceria com técnicos em neurofisiologia, faço questão de revisar a gravação, analisar pontos específicos e esclarecer quaisquer dúvidas antes de discutir possibilidades com o paciente.
O que pode impactar a qualidade do EEG?
Muitas vezes, os resultados do eletroencefalograma são influenciados por detalhes do preparo e da execução do exame. Em minha rotina, procuro frisar:
- Pele limpa e sem resíduos: Óleos, cremes e pomadas podem prejudicar o contato eletrodo-couro cabeludo.
- Colaboração do paciente: Relaxamento e respeito às orientações melhoram a qualidade dos registros.
- Ambiente silencioso e tranquilo: Ruídos externos e estímulos desnecessários podem gerar artefatos no exame.
Quanto maior o cuidado nesses detalhes, melhor a chance de captar informações realmente relevantes.
Resumo: quando considerar o EEG diante de tonturas, desmaios e confusão mental?
Depois de anos acompanhando adultos com esses sintomas, percebo que o eletroencefalograma faz diferença principalmente nestas situações:
- Quando há dúvida entre desmaio simples e crise convulsiva;
- Em episódios de confusão mental recorrente ou estados de ausência;
- Após trauma craniano, quando surgem sintomas neurológicos novos;
- Em presença de sintomas sugestivos de distúrbios do sono com alteração do estado de consciência;
- Quando há suspeita de encefalopatias ou comprometimento global do funcionamento cerebral.
Se o quadro for isolado, possivelmente desencadeado por estresse, calor ou outras causas simples, geralmente não é necessário o exame. O neurologista avaliará todo o contexto antes de qualquer decisão.
O papel do neurologista no acompanhamento pós-exame
Não basta pedir o EEG e entregar o laudo. Sempre faço questão de continuar acompanhando o paciente, alinhando expectativas, planejando outras investigações quando preciso, ajustando tratamentos e discutindo estratégias preventivas.
O EEG é mais um instrumento entre tantos outros do raciocínio neurológico. Da minha parte, acredito que o acompanhamento atento, escuta ativa e reavaliação frequente são caminhos para resultados mais consistentes e assertivos.
Observo com satisfação a tranquilidade de muitos pacientes que, após compreenderem para que serve o exame e quais são seus limites, conseguem participar de forma ativa nas próprias decisões de cuidado e tratamento.
É no diálogo após o exame que a jornada de cuidado continua.
Conclusão
O eletroencefalograma é, certamente, uma das principais ferramentas na investigação de sintomas neurológicos como tontura, desmaios e episódios de confusão mental em adultos. Na minha experiência, ele raramente traz todas as respostas isoladamente, mas é fundamental na diferenciação de causas neurológicas e direciona o manejo clínico.
O preparo adequado, a execução profissional e, sobretudo, a interpretação por neurologista experiente são diferenciais que transformam o exame em um verdadeiro aliado. Sempre incentivo meus pacientes a buscar informação qualificada, tirar dúvidas e envolver-se ativamente em todo o processo de investigação e tratamento.
Se você ou alguém que conhece está enfrentando sintomas como esses, não hesite em procurar avaliação médica. O cuidado contínuo, com atenção individualizada, faz toda a diferença. O seu cérebro agradece.